健康格差への取り組みはプライマリ・ケア医の重大な責務である
Ryo
- Reviewed:
- wandering_cat
- Arnab
- Olaf_lover

日本プライマリ・ケア連合学会の健康格差に対する見解と行動指針 第二版
★論文の内容:
今回取り扱う資料では、健康格差に対する学会の行動指針、健康格差に対する見解と解説が示されている。
プライマリ・ケアの目的は、疾病の治療のみではなく、地域社会における健康でその人らしい生活の維持であり、個人がおかれた社会環境の違いによる健康格差への対応は、日本プライマリ・ケア連合学会(以下JPCA)が最も重視すべき課題の1つであるとしている。
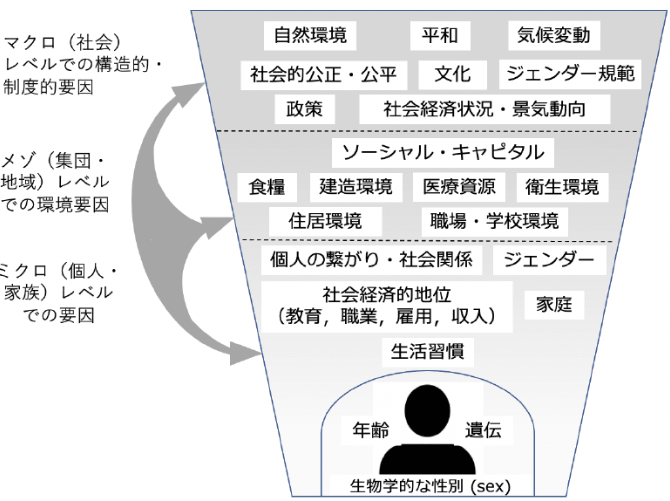
健康格差が生み出されるプロセスについて、胎児期から一生涯にわたる期間(ライフコース)の視点をはじめとする、SDHについての構造的な理解が必要であり、ミクロ・メゾ・マクロの3つのレベルに分けて考える方法が紹介されている。(下図、参考文献1より引用)
「共生社会」の実現に向けてプライマリ・ケアの専門家が関わっていくべきであり、そのために
WHOの提唱するSDHへの対応:1)生活環境の改善、2)不公正な資源分配の是正とそのための組織連携、3)健康格差の測定とそれに対するあらゆる取り組みや政策の影響評価、
公益財団法人医療科学研究所の「健康格差対策の7原則」、千葉大学・近藤克則教授らの「住んでいるだけで健康を維持できる環境づくり」、
ミクロ・メゾ・マクロの3つのレベルでの取り組み、
治療や予防に十分な関心を向けられない人々に対する行動科学的なアプローチ
などを健康格差への対応方法として紹介した上で、学会員として推奨される行動が示されている(各項目に関しては本文をご参照ください)。
★ディスカッション:
▼健康格差
健康格差とは、地域や社会経済状況の違いによる集団における健康状態の差と定義される。
▼SDH
生まれた家庭や住む場所、国籍、所得や雇用形態や教育歴、人間関係といった、社会的な背景や環境は、個人の健康に影響を与えることがわかっており、このような社会的要因は「健康の社会的決定要因」(Social Determinants of Health:SDH)と呼ばれている。
(どちらも本文より引用)
学会が公式に発表しているSDHに関する資料である。学会員に求める行動指針が記載されており、総合診療/新・家庭医療研修におけるポートフォリオ作成においても必見の資料であろう。
生活習慣病という言葉に代表されるように「健康は個人の責任」と考えられてきたが、SDHを研究する学問「社会疫学」の進歩により、個人の責任を超えた社会的要因の健康への影響が明らかになった。
それ故国民のあらゆる健康上の問題、疾病に対して全人的に対応するプライマリ・ケア従事者は、ケアの対象者を取り巻くSDHへ対応することが不可欠である。
さらに言えば、医師法第1条「医師は、医療及び保健指導を掌ることによって公衆衛生の向上及び増進に寄与し、もって国民の健康な生活を確保するものとする。」ということから、全ての医師にとって対応すべき課題であると考える。
本行動指針では、個々の患者の社会的要因をスクリーニングし必要な場合に介入することや自らが持つ無意識の偏見に目を向けることなど、ミクロレベルでの取り組みだけでなく、地域やコミュニティ、社会へ働きかけるメゾ・マクロレベルでの取り組みも求めており、その要求度はかなり高いものであると感じる。
メゾレベルでの取り組みは政治レベルで動かす必要があるため、行政を説得できるだけのエビデンスを揃えることや健康格差に着目する社会的流れを作ることが重要である。
現場のプライマリ・ケア医は、臨床の中だからこそ感じられる問題を世間に訴え、広く知ってもらうことも1つの役割であると考えられる。
参考文献、引用
健康格差に対する見解と行動指針. 一般社団法人 日本プライマリ・ケア連合学会. 2022. https://www.primary-care.or.jp/sdh/fulltext-pdf/pdf/fulltext.pdf (Last accessed: 2023/08/01)
仲間と一緒に
自学する。
Primary Care Libraryでは、執筆チームに参加してくださるプライマリ・ケア医、プライマリ・ケアに関心のある領域別専門医、またプライマリ・ケアの研究や実践の関心のある医療専門職の方を募集しています。移動の合間で読んだ論文を、記事にして読者とディスカッション。臨床現場と理論を各自のペースで繋げていきます。
日本最大級のプライマリ・ケアに関するオンラインJournal Clubの運営に、あなたも参加してみませんか?